Hochwirksame und stabile Nanobodies stoppen SARS-CoV-2
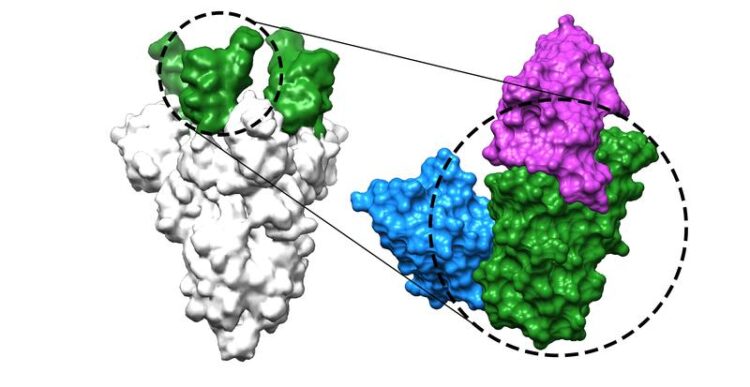
The figure shows how two of the newly developed nanobodies (blue and magenta) bind to the receptor-binding domain (green) of the coronavirus spike protein (grey), thus preventing infection with SARS-CoV-2 and its variants.
(c) Thomas Güttler / Max-Planck-Institut für biophysikalische Chemie
Ein Forscherteam hat Mini-Antikörper entwickelt, die das Coronavirus SARS-CoV-2 und dessen gefährliche neue Varianten effizient ausschalten. Die sogenannten Nanobodies binden und neutralisieren das Virus bis zu 1000 Mal besser als zuvor entwickelte Mini-Antikörper. Zudem konnten die Forscher*innen die Mini-Antikörper so weit perfektionieren, dass sie sehr stabil und hitzebeständig sind. Diese einzigartige Kombination macht sie zu einem vielversprechenden Wirkstoff, um COVID-19 zu behandeln. Da sich Nanobodies kostengünstig und schnell in großen Mengen herstellen lassen, könnten sie den weltweiten Bedarf an COVID-19-Medikamenten decken. Sie werden aktuell für klinische Tests vorbereitet.
Antikörper helfen unserem Immunsystem, Krankheitserreger abzuwehren: Sie binden an Viren und machen sie unschädlich – im Fachjargon spricht man hier von „neutralisieren“. Antikörper lassen sich auch industriell herstellen und akut Erkrankten verabreichen. Dann wirken sie wie ein Medikament, lindern Beschwerden und verkürzen Krankheitsverläufe. Dies ist etwa bei Hepatitis B oder Tollwut etablierte Praxis. Auch bei COVID-19-Infizierten kommen Antikörper als Wirkstoff zum Einsatz. Das Problem: Antikörper industriell zu produzieren, ist so aufwändig und teuer, dass sich die weltweite Nachfrage nicht abdecken lässt. Nanobodies könnten hier eine Lösung sein.
Wissenschaftler*innen des Göttinger Max-Planck-Instituts (MPI) für biophysikalische Chemie und der Universitätsmedizin Göttingen (UMG) haben jetzt Mini-Antikörper entwickelt, die alle Eigenschaften besitzen, die man von einem wirksamen Medikament gegen COVID-19 erwarten würde. „Sie vereinen erstmals extreme Stabilität und höchste Wirksamkeit gegen das Virus und dessen Alpha-, Beta-, Gamma- und Delta-Varianten“, betont Dirk Görlich, Direktor am MPI für biophysikalische Chemie.
Dabei unterscheiden sie sich auf den ersten Blick kaum von Mini-Antikörpern gegen COVID-19 aus anderen Laboren. Sie alle richten sich gegen einen entscheidenden Teil des Coronavirus: die Rezeptor-Bindedomäne – jenen Bereich des Spike-Proteins auf seiner Oberfläche, mit dem das Virus seine Wirtszellen erkennt und in sie eindringen kann. Die Nanobodies heften sich an die Bindedomäne, blockieren sie und verhindern so, dass das Virus Zellen infiziert.
„Unsere Nanobodies halten Temperaturen von 95 °C aus, ohne zerstört zu werden oder Aggregate zu bilden“, erklärt Matthias Dobbelstein, Professor und Direktor des Instituts für Molekulare Onkologie an der UMG. „Das sagt uns zum einen, dass sie im Körper lange genug aktiv bleiben könnten, um zu wirken. Zum anderen lassen sich temperaturstabile Nanobodies viel einfacher herstellen, verarbeiten und lagern.“
Einer-, Zweier- und Dreierpack
Bereits die einfachsten Mini-Antikörper der Göttinger binden bis zu 1000 Mal stärker an das Spike-Protein als zuvor entwickelte Nanobodies gegen COVID-19. Sie binden zudem sehr gut an die mutierten Rezeptor-Bindedomänen der Alpha-, Beta-, Gamma- und Delta-Stämme. „Unsere einfachen Nanobodies eignen sich möglicherweise dafür, inhaliert zu werden, um so das Virus in den Atemwegen einzudämmen“, so Dobbelstein. „Da sie sehr klein sind, können sie zudem leicht ins Gewebe eindringen und das Virus direkt am Infektionsort an einer weiteren Ausbreitung hindern.“
Die Bindungseffizienz verbessert sich noch einmal deutlich im „Nanobody-Dreierpack“. Dazu verknüpften die Forscher*innen drei identische Nanobodies so miteinander, dass sie zur Symmetrie des Spike-Proteins passen, das aus drei identischen Bausteinen mit drei Bindedomänen besteht. „Wir bündeln mit dem Dreierpack gewissermaßen die Kräfte: Jeder der drei Nanobodies heftet sich idealerweise an eine der drei Bindedomänen“, berichtet Thomas Güttler, Wissenschaftler in Görlichs Team. „So entsteht eine praktisch irreversible Bindung. Der Dreierpack lässt das Spike-Protein nicht wieder los und neutralisiert das Virus sogar bis zu 30.000-fach besser als die Einzel-Nanobodies.“ Ein weiterer Vorteil: Die Dreier-Nanobodies sind gerade groß genug, damit die Niere sie voraussichtlich im Blut belässt und nicht innerhalb weniger Stunden mit dem Harn ausscheidet. Dies erhöht ihre Verweildauer im Körper und damit die Wirksamkeit.
Als drittes Design koppelte das Team jeweils zwei Nanobodies aneinander, die unterschiedliche Bereiche auf der Rezeptor-Bindedomäne erkennen und dann das Spike gemeinsam binden. „Die Bindung dieser ‚Tandems‘ ist so stark, dass sie sehr resistent gegen die nun allgegenwärtigen Mutationen sind, mit denen sich das Virus dem Immunsystem zu entziehen versucht“, erklärt Metin Aksu, ebenfalls wissenschaftlicher Mitarbeiter in Görlichs Team.
Bei allen Nanobody-Varianten – der einfachen wie der Zweier- und Dreier-Kombination – reichen geringste Mengen aus, um den Erreger zu stoppen. Dies würde beim Einsatz als Therapeutikum Erkrankte weniger belasten und die Produktionskosten deutlich reduzieren.
Alpakas liefern Baupläne für Mini-Antikörper

(c) Carmen Rotte / Max-Planck-Institut für biophysikalische Chemie
„Nanobodies stammen aus Alpakas und sind deutlich kleiner und einfacher aufgebaut als herkömmliche Antikörper“, berichtet Görlich. Um die Nanobodies gegen SARS-CoV-2 herzustellen, injizierte das Team den drei Alpakas Britta, Nora und Xenia aus der Herde am Göttinger MPI mehrmals einen Teil des Spike-Proteins. Die Tiere bildeten daraufhin Antikörper gegen diesen Proteinteil. Nach der letzten Injektion entnahmen die Forscher*innen den Tieren eine kleine Menge Blut. Für die Alpakas war ihr Einsatz damit beendet, die weiteren Schritte erfolgen mithilfe von Enzymen, Bakterien, sogenannten Bakteriophagen und Hefen. „Die Belastung für unsere Tiere ist insgesamt sehr gering, vergleichbar mit einer Impfung und Blutuntersuchung beim Menschen“, erklärt Görlich.
Aus dem Blut der Alpakas gewannen die Wissenschaftler*innen im nächsten Schritt die Baupläne für rund eine Milliarde verschiedener Nanobodies. Alles Weitere war für Görlichs Team eine über viele Jahre perfektionierte Laborroutine: Die Biochemiker fischten aus der zunächst astronomischen Zahl von Nanobodies mit Bakteriophagen die besten heraus. In weiteren Schritten wurden diese auf ihre Wirksamkeit getestet und in mehreren Design-Zyklen immer weiter verbessert.
Nicht jeder Antikörper ist neutralisierend. Ob und wie gut die Mini-Antikörper das Coronavirus ausschalten, ermittelten Forscherinnen um Dobbelstein, indem sie Virusinfektionen an Zellkulturen im Labor nachstellten. „Dabei schauen wir, welche Nanobodies verhindern, dass sich die Viren in Zellkulturen vermehren. Indem wir die Nanobodies in vielen verschiedenen Verdünnungen testen, finden wir heraus, welche Menge ausreicht, um diesen Effekt zu erzielen“, erläutert Antje Dickmanns aus Dobbelsteins Team. Ihre Kollegin Kim Stegmann ergänzt: „Einige der Nanobodies waren wirklich beeindruckend. Weniger als ein millionstel Gramm dieser Nanobodies in einem Liter Medium genügt, um eine Infektion vollständig zu verhindern. Bei den Dreierpacks genügt sogar nochmals zwanzigmal weniger.“
Auch wirksam gegen aktuelle Corona-Varianten
Im Laufe der Corona-Pandemie traten immer wieder neue Virus-Varianten auf, die rasch das Infektionsgeschehen dominierten. Diese Varianten sind oft nicht nur ansteckender als der ursprünglich im chinesischen Wuhan identifizierte Stamm. Sie haben auch ihr Spike-Protein durch Mutation so verändert, dass manche ursprünglich wirksame Antikörper von Infizierten, Genesenen oder Geimpften das Virus nicht mehr ausschalten können. Selbst für ein bereits gegen SARS-CoV-2 aktiviertes Immunsystem ist es somit schwieriger, das Virus zu stoppen. Dieses Problem trifft ebenso bereits entwickelte therapeutische Antikörper und Nanobodies.
Hier spielen die neuen Nanobodies ihre ganze Stärke aus, denn sie sind auch gegen bekannte Varianten des Coronavirus wirksam. Zwar hatten die Forscher*innen ihre Alpakas mit einem Teil des Spike-Proteins des ersten bekannten SARS-CoV-2-Virus geimpft. Bemerkenswerterweise produzierte deren Immunsystem aber auch Antikörper, die gegen die Alpha-, Beta-, Gamma- und Delta-Varianten des Virus aktiv sind. „Sollten sich unsere Nanobodies bei einer zukünftigen Variante als zu wenig wirksam erweisen, können wir die Alpakas erneut immunisieren. Da sie bereits gegen das Virus geimpft sind, würden sie sehr schnell ihre Antikörper an die neuen Varianten anpassen“, ist Güttler zuversichtlich.
Therapeutische Anwendung im Blick
Das Göttinger Team bereitet die Nanobodies nun für den therapeutischen Einsatz vor. Dobbelstein betont: „Wir wollen die Nanobodies möglichst schnell für den sicheren Einsatz als Wirkstoff testen, damit sie schwer Erkrankten zugutekommen sowie jenen, die nicht geimpft wurden oder keinen effektiven Impfschutz aufbauen können.“ Unterstützung erhält das Team dabei durch Experten für Technologietransfer: Dieter Link (Max Planck Innovation), Johannes Bange (Lead Discovery Center, Dortmund) und Holm Keller (kENUP Foundation). Die Max-Planck-Förderstiftung unterstützte das Projekt finanziell.
Die Rezeptor-Bindedomäne ist bekanntermaßen ein guter Kandidat für einen Proteinimpfstoff, aber schwer in großem Maßstab und in einer Form herzustellen, die das Immunsystem gegen das Virus aktiviert. Entsprechend programmierte Bakterien produzieren falsch gefaltetes Material. Auch dafür hat das Göttinger Team eine Lösung entdeckt: Es hat besondere Nanobodies identifiziert, die eine korrekte Faltung in Bakterien erzwingen, ohne den entscheidenden Bereich des Spike-Proteins zu blockieren. Das ermöglicht potenziell Impfstoffe, die kostengünstig erzeugt, schnell an neue Virusvarianten angepasst und mit einfacher Logistik auch in Ländern mit geringer Infrastruktur verteilt werden können. „Dass Nanobodies bei der Proteinfaltung helfen können, war bisher nicht bekannt und ist für die Forschung und pharmazeutische Anwendung äußerst interessant“, sagt Görlich.
Wissenschaftliche Ansprechpartner:
Prof. Dr. Dirk Görlich
Max-Planck-Institut für biophysikalische Chemie
Tel.: 0551 201-2400
E-Mail: dgoerli@mpibpc.mpg.de
Prof. Dr. Matthias Dobbelstein
Universitätsmedizin Göttingen
Tel.: 0551 39-60757
E-Mail: mdobbel@uni-goettingen.de
Originalpublikation:
Güttler T, Aksu M, Dickmanns A, Stegmann KM, Gregor K, Rees R, Taxer W, Rymarenko O, Schünemann J, Dienemann C, Gunkel P, Mussil B, Krull J, Teichmann U, Groß U, Cordes VC, Dobbelstein M, Görlich D: Neutralization of SARS-CoV-2 by highly potent, hyperthermostable, and mutation-tolerant nanobodies. EMBO J (2021)
https://doi.org/10.15252/embj.2021107985
Weitere Informationen:
http://www.mpibpc.mpg.de/17995187/pr_2117 – Original-Pressemitteilung
http://www.mpibpc.mpg.de/de/goerlich – Webseite der Abteilung Zelluläre Logistik, Max-Planck-Institut für biophysikalische Chemie
http://www.moloncol.med.uni-goettingen.de/ – Webseite des Instituts für Molekulare Onkologie, Universitätsmedizin Göttingen
Media Contact
Alle Nachrichten aus der Kategorie: Biowissenschaften Chemie
Der innovations-report bietet im Bereich der "Life Sciences" Berichte und Artikel über Anwendungen und wissenschaftliche Erkenntnisse der modernen Biologie, der Chemie und der Humanmedizin.
Unter anderem finden Sie Wissenswertes aus den Teilbereichen: Bakteriologie, Biochemie, Bionik, Bioinformatik, Biophysik, Biotechnologie, Genetik, Geobotanik, Humanbiologie, Meeresbiologie, Mikrobiologie, Molekularbiologie, Zellbiologie, Zoologie, Bioanorganische Chemie, Mikrochemie und Umweltchemie.
Neueste Beiträge

Sensoren für „Ladezustand“ biologischer Zellen
Ein Team um den Pflanzenbiotechnologen Prof. Dr. Markus Schwarzländer von der Universität Münster und den Biochemiker Prof. Dr. Bruce Morgan von der Universität des Saarlandes hat Biosensoren entwickelt, mit denen…

Organoide, Innovation und Hoffnung
Transformation der Therapie von Bauchspeicheldrüsenkrebs. Bauchspeicheldrüsenkrebs (Pankreaskarzinom) bleibt eine der schwierigsten Krebsarten, die es zu behandeln gilt, was weltweite Bemühungen zur Erforschung neuer therapeutischer Ansätze anspornt. Eine solche bahnbrechende Initiative…

Leuchtende Zellkerne geben Schlüsselgene preis
Bonner Forscher zeigen, wie Gene, die für Krankheiten relevant sind, leichter identifiziert werden können. Die Identifizierung von Genen, die an der Entstehung von Krankheiten beteiligt sind, ist eine der großen…



