Optimierte Therapie für komplexe Knochentumoren des Beckens: GPS für Orthopäden und Pathologen
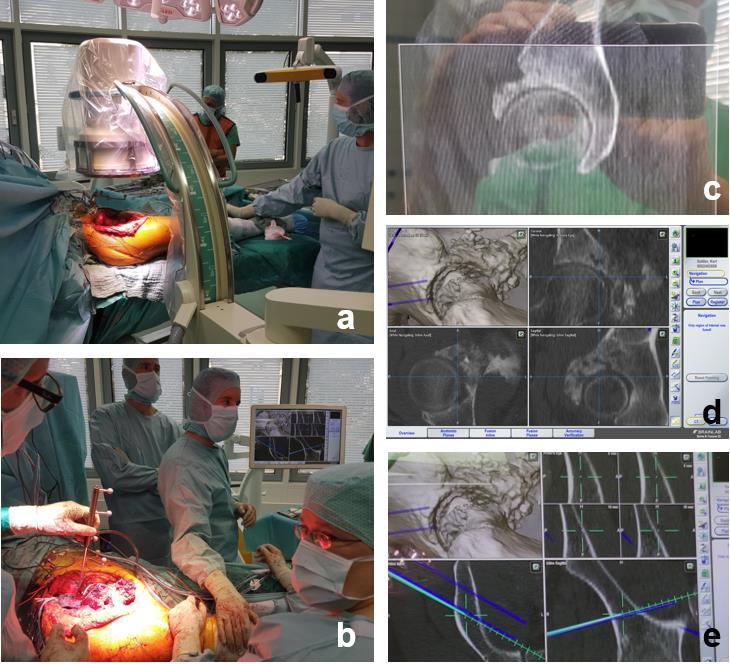
Abb. 1: Dreidimensionale Röntgenbildgebung Prof. Burgkart
Das Forscherteam um Prof. Burgkart und Prof. v. Eisenhart-Rothe vom Klinikum r. d. Isar der Technischen Universität München hat nun mit Hilfe neuer Computer assistierter Verfahren sowohl die orthopädische Operation selbst als auch die postoperative Analyse durch den Pathologen wesentlich optimiert.
Aufgrund der anfänglich geringen Beschwerden sind bösartige Knochentumoren des Beckens zum Zeitpunkt der ersten Diagnosestellung häufig kindskopfgroß. Entsprechend stellt die möglichst komplette Tumorentfernung und die biomechanisch stabile Rekonstruktion der meist ausgedehnten Knochendefekte mit Hilfe von Maß-angefertigten Spezialimplantaten bis heute eine der größten Herausforderungen an einen orthopädischen Chirurgen dar.
Nur in enger Kooperation mit spezialisierten Radiologen wie Prof. Dr. K. Wörtler (Institut für Radiologie, TUM) können auf Basis hochaufgelöster moderner Bildgebungsverfahren wie Computer (CT)- und Magnetresonanztomographie (MRT) die Tumorgrenzen genau erfasst werden und die Operation präzise geplant werden.
Um eine verstümmelnde Amputation – wie sie früher üblich war – zu verhindern, wird heutzutage der zu entfernende Beckenknochen durch eine für den Patienten maß-angefertigte Tumorspezialprothese ersetzt. Seit einigen Jahren kommen dabei bei spezialisierten Medizintechnikfirmen moderne 3-D Druckverfahren zum Einsatz, die diese Spezialimplantate präzise aus medizinisch zugelassenem Titan additiv fertigen.
Wo bestehen aber nach wie vor ungelöste Probleme trotz all dieser hochmodernen Technologien? Drei wesentliche Herausforderungen sind für komplexe Knochentumoren des Beckens bisher nicht ausreichend gelöst:
1) Um diese Spezialimplantate exakt im Patienten positionieren zu können, werden bisher spezielle Sägeschablonen verwendet, deren erheblicher Nachteil darin besteht, dass großflächig gesunde Muskulatur vom Beckenkamm abgelöst werden muss.
2) Andererseits lassen sich aber moderne PC-basierte Navigationssysteme bisher am Becken nicht einsetzen, da eine zeiteffiziente Erfassung der Patientenposition gegenüber den präoperativen Bilddaten i.S. einer Referenzierung nicht realisiert ist.
3) Schließlich ist – trotz gründlicher Analyse des entfernten Tumors durch den Pathologen – eine genaue anatomische Ortsangabe, wo potenziell bösartige Tumorzellen im Körper des Patienten verblieben sind, derzeit in der Regel nicht möglich. Diese fehlende Zuordnung erschwert jedoch erheblich die weiteren Behandlungsschritte wie z.B. eine gezielte Nachbestrahlung oder die Vermeidung von unnötig weiträumigen Sicherheitszonen.
Um diese Problembereiche systematisch anzugehen und Lösungsansätze anwendungsnah zu entwickeln, haben das interdisziplinäre Forscherteam aus Medizinern, Ingenieuren sowie Informatikern um Prof. Burgkart und Prof. v. Eisenhart-Rothe vom Klinikum r.d. Isar der Technischen Universität München in enger Kooperation mit dem Implantathersteller AQ-Implants/Ahrensburg, der Röntgengerätefirma Ziehm/Nürnberg und der Navigationsfirma BrainLab/Feldkirchen einen optimierten Workflow für diese klinische Anwendung durch die Integration bestehender Systeme bzw. deren gezielter Ergänzung sowie Neuentwicklung realisiert.
Dabei konnten die früher verwendeten Sägeschablonen mit Hilfe einer Navigationsfunktion unter Verwendung einer speziellen Sägeblattführung ersetzt werden. Eine zeiteffiziente Erfassung der Patientenposition gegenüber den Bilddaten, die vor der Operation erstellt wurden und an denen die detaillierte präoperative Planung vorgenommen wurde, konnte mittels einer dreidimensionalen Röntgenbildgebung während der Operation und dem „Zusammenführen“ der verschiedenen Bilddaten für die Beckenregion in dieser Form erstmalig realisiert werden (Abb. 1). Dies stellte eine essentielle Grundvoraussetzung für den praktikablen Einsatz des Navigationssystems für diesen Anwendungsbereich dar.
Um schließlich den dritten Problembereich zu adressieren, wurde ein neuartiges patientenspezifisches Halterungssystem entwickelt mit dessen Hilfe der entnommene Tumorbereich exakt den jeweiligen präoperativen Bilddaten zugeordnet werden kann und damit gleichzeitig anatomisch präzise Gewebeschnitte für die weitere histologische Analyse durch den Pathologen durchgeführt werden können (Abb. 2). So ergibt sich erstmalig die Möglichkeit, dass die Gewebebeurteilung im Mikroskop sozusagen „rückprojiziert“ werden kann auf die präoperativen CT bzw. MRT Bilder und somit „in den Patienten rückübertragen“ werden können.
Dadurch ist nun die Grundlage geschaffen, um – sofern nötig – Nachresektionen oder auch Nachbestrahlungen hochgenau im jeweils anatomisch kritischen und relevanten Bereich exakt durchzuführen und damit potenziell das Risiko einer erneuten Tumorentwicklung zu minimieren bzw. unnötig weiträumige Nach-Resektionen/-Bestrahlungsfelder zu vermeiden.
Ergänzungen zu den Abbildungen:
Abb.1: Intraoperative Umsetzung der präoperativen Planung mit (a) dreidimensionalem Röntgen der entsprechenden tumortragenden Beckenhälfte und nachfolgender Übertragung der Daten ins Navigationssystem, (c) nach Grobreferenzierung erfolgreiche Feinregistrierung mit Fusion des präoperativen CT, (b) Plausibilitäts- und Genauigkeitskontrolle, (d) genaue intraoperative Einblendung der präoperativen Planung im präoperativen CT, (e) verschiedene, synchrone Ansichten im Navigationsdisplay während dem Einbringen der Führungsdrähte
Abb. 2: Vergleichende Visualisierung des axialen Schnittes mit der kritischen Tumorausdehnung ins kleine Becken im (a) präoperativen CT, (b) im hochaufgelösten „postoperativen CT des Tumorpräparates (daher ohne Oberschenkelkopf), (c) der unfixierte axiale Knochenschnitt mittels Gewebesäge und schließlich (d) dieser Knochenschnitt nach Fixation in Formalin mit Fotodokumentation in der Pathologie (Ltd. OÄ PD Dr. med. K. Specht, Institut für Allg. Pathologie und Pathologische Anatomie der TUM) und anschließender flächendeckender histologischer Aufarbeitung des Präparates nach Entkalkung mit genauer räumlicher Zuordnung.
Kontakt (Projektleitung):
Prof. Dr. med. Rainer Burgkart
Oberarzt und Leiter der orthopädischen Forschung
Klinik für Orthopädie und Sportorthopädie, Klinikum rechts der Isar, Ismaninger Straße 22
Tel: 089-4140 5283
Mail: burgkart@tum.de
Die Wilhelm Sander-Stiftung hat dieses Forschungsprojekt mit rund 166.000 Euro unterstützt. Stiftungszweck ist die Förderung der medizinischen Forschung, insbesondere von Projekten im Rahmen der Krebsbekämpfung. Seit Gründung der Stiftung wurden insgesamt über 220 Millionen Euro für die Forschungsförderung in Deutschland und der Schweiz bewilligt. Die Stiftung geht aus dem Nachlass des gleichnamigen Unternehmers hervor, der 1973 verstorben ist.
Weitere Informationen zur Stiftung: http://www.wilhelm-sander-stiftung.de
Media Contact
Alle Nachrichten aus der Kategorie: Medizintechnik
Kennzeichnend für die Entwicklung medizintechnischer Geräte, Produkte und technischer Verfahren ist ein hoher Forschungsaufwand innerhalb einer Vielzahl von medizinischen Fachrichtungen aus dem Bereich der Humanmedizin.
Der innovations-report bietet Ihnen interessante Berichte und Artikel, unter anderem zu den Teilbereichen: Bildgebende Verfahren, Zell- und Gewebetechnik, Optische Techniken in der Medizin, Implantate, Orthopädische Hilfen, Geräte für Kliniken und Praxen, Dialysegeräte, Röntgen- und Strahlentherapiegeräte, Endoskopie, Ultraschall, Chirurgische Technik, und zahnärztliche Materialien.
Neueste Beiträge

Selen-Proteine …
Neuer Ansatzpunkt für die Krebsforschung. Eine aktuelle Studie der Uni Würzburg zeigt, wie ein wichtiges Enzym in unserem Körper bei der Produktion von Selen-Proteinen unterstützt – für die Behandlung von…

Pendler-Bike der Zukunft
– h_da präsentiert fahrbereiten Prototyp des „Darmstadt Vehicle“. Das „Darmstadt Vehicle“, kurz DaVe, ist ein neuartiges Allwetter-Fahrzeug für Pendelnde. Es ist als schnelle und komfortable Alternative zum Auto gedacht, soll…

Neuartige Methode zur Tumorbekämpfung
Carl-Zeiss-Stiftung fördert Projekt der Hochschule Aalen mit einer Million Euro. Die bisherige Krebstherapie effizienter gestalten bei deutlicher Reduzierung der Nebenwirkungen auf gesundes Gewebe – dies ist das Ziel eines Projekts…



